Via CNTS
Lançado dia 7 de agosto em audiência pública no Senado, na Comissão de Direitos Humanos, o documento “Austeridade e Retrocesso – Impactos da política fiscal no Brasil”, escrito em linguagem acessível e didática, é resultado de um esforço coletivo que envolveu diversos pesquisadores e instituições e a criação de um fórum permanente de discussão: o “Observatório da Austeridade Econômica no Brasil”. Uma boa parte de seu conteúdo faz uso direto do livro “Economia para Poucos: Impactos sociais da Austeridade e Alternativas para o Brasil”, publicado pela editora Autonomia Literária, que traz um maior detalhamento das ideias apresentadas no documento.
O estudo traz um diagnóstico dos impactos das políticas de cortes em diversas áreas, demonstrando os efeitos extremamente negativos das políticas de austeridade praticadas no Brasil. Analisam-se os impactos dos cortes que já ocorreram e os possíveis efeitos do teto de gastos (Emenda Constitucional 95) em áreas como seguridade social, saúde, educação básica, educação superior, meio ambiente, cultura, segurança, moradia, agricultura familiar, reforma agrária e direitos humanos, destacando os seus efeitos perversos, que mantêm as fontes de desigualdade em termos de gênero e raça.
Uma das contribuições do documento é mostrar a relação intrínseca entre o orçamento público e a garantia dos direitos sociais, assim como o impacto distributivo da política fiscal no Brasil. Em cada área, apresenta as consequências que já podem ser percebidas e as previsões para os próximos anos de vigência do teto declinante de gastos, que irá impor uma série de novos cortes em áreas prioritárias e essenciais para garantir um desenvolvimento inclusivo e mais justo.
Parte dos impactos que estão descritos no documento já aparecem nas notícias de jornais que corroboram esse quadro. Talvez um dos resultados mais tristes seja o aumento da mortalidade infantil, após 26 anos de queda consecutiva. Um estudo da Fiocruz aponta que o teto declinante de gastos que afeta programas como o Bolsa Família e Estratégia de Saúde da Família pode ter impacto direto ainda maior na mortalidade de milhares de menores de até 5 anos até 2030.
O aumento da mortalidade infantil está diretamente relacionado a outros dados alarmantes, como o aumento da extrema pobreza, a escassez de investimentos em saneamento básico e a piora no atendimento à saúde da população diante dos cortes de gastos. Os cortes afetaram a oferta e a cobertura de vacinas, afetaram a qualidade do atendimento dos hospitais e interromperam o programa de atenção básica, o Mais Médicos.
Além disso, os cortes afetaram diretamente a educação pública, tanto básica quanto superior. O atraso no repasse a creches ameaça crianças menores de 4 anos. A área de pesquisa das universidades foi diretamente afetada. A notícia mais recente, de corte de bolsas para 2019, caso os limites orçamentário forem mantidos, já foi discutido no documento que mostra uma queda na concessão de bolsas nos últimos anos.
Para as famílias brasileiras, um dos maiores problemas é o forte aumento do desemprego, em boa parte decorrente do efeito recessivo das políticas de austeridade econômica. Sendo assim, cada vez mais famílias dependem das transferências do governo como sendo a principal fonte de renda, tanto as previdenciárias quanto as assistenciais, que também são ameaçadas pelas políticas de corte permanente de gastos.
A queda de renda tem afetado diretamente o padrão de consumo das famílias, reduzindo o consumo de comida, remédio, fraldas, gás, aluguel, entre outros. Quem não consegue comprar botijão tem improvisado com uso de álcool e fogão a lenha. Esses efeitos são ainda mais fortes nas mulheres. A consequência imediata foi o aumento da população de rua e a sensação de insegurança nas grandes capitais brasileiras em meio a essa grande crise social.
O futuro não deveria e não deve ser assim. A austeridade fiscal, longe de uma necessidade técnica, é uma opção político-ideológica apoiada em discursos falaciosos sem sustentação empírica. É preciso rediscutir, repensar e reverter essas políticas que deterioram o bem-estar da população brasileira assim como o seu acesso a direitos sociais. Esse documento busca contribuir para essa tarefa. E, ao fazer isso, mostra que a solução não pode ser parcial: é preciso repensar um novo modelo de desenvolvimento que tenha como base a redução das desigualdades. (Fonte: Fundação Perseu Abramo – Brasil Debate).
Austeridade faz mal à saúde – Do ponto de vista formal, a saúde é um direito de todos e um dever do Estado. Apesar de se tratar de uma determinação constitucional, o SUS não recebeu recursos suficientes para ampliar sua universalidade e integralidade nesses 30 anos, considerando o baixo volume de recursos aplicados em Ações e Serviços Públicos de Saúde (ASPS) pela União, Estados, Distrito Federal e Municípios, também nas comparações internacionais.
Nesses 30 anos, houve uma primeira regra para o financiamento do SUS, estabelecida nos Atos das Disposições Constitucionais Transitórias, que reservava 30% do Orçamento da Seguridade Social para saúde, mas não foi cumprida. A regra constitucional que acabou vigorando, por um longo tempo, foi a Emenda Constitucional nº 29/2000, que estabeleceu o limite mínimo (piso) de aplicação em ASPS. Para a União, deveria ser no mínimo igual à despesa empenhada no ano anterior atualizada pela variação percentual do valor nominal do Produto Interno Bruto do ano anterior; para os Estados e Distrito Federal, 12% da Receita de Impostos e Transferências Constitucionais de Impostos do exercício da aplicação; para os Municípios, 15% da Receita de Impostos e Transferências Constitucionais de Impostos. Em 2015, essa regra havia mudado para União pela EC 86/2015, que fixou o piso em 15% da Receita Corrente Líquida (RCL), que seria atingido de forma escalonada até 2020.
A Emenda Constitucional 95/2016 alterou essas regras, o que agrava o subfinanciamento do SUS. Se houve um ganho – aparente – em 2017, com a antecipação do piso de 15% da RCL, a partir de 2018, a nova regra de cálculo desvincula o piso tanto da variação nominal do PIB (EC 29/2000) e da RCL (EC 86/2015). De 2018 em diante, o valor mínimo aplicado será equivalente ao piso do ano anterior corrigido apenas pela inflação, sem qualquer ganho real e com queda per capita 42.
Com a mudança imposta pela EC 95, apesar do piso, os recursos federais alocados para saúde devem cair de 1,7% do PIB para 1,2% do PIB em 2036 43 e, por conseguinte, 2/3 das despesas do Ministério da Saúde transferidas para Estados, Distrito Federal e Municípios serão reduzidas, afetando o financiamento das ações de saúde desenvolvidas pelas esferas subnacionais. Nos três primeiros anos da sua implantação, a EC 95 dará um prejuízo de R$ 6,8 bilhões ao SUS, se comparada com o nível de aplicação que teria ocorrido com a manutenção da EC 29.
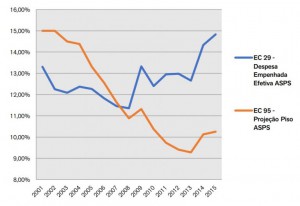
Para mensurar os possíveis efeitos da política de austeridade fiscal sobre o gasto público em saúde nos próximos anos, realizamos um exercício contrafactual. Considerando tudo mais constante entre 2001 e 2015, compara-se o montante que foi empenhado na vigência da EC 29 com a estimativa do piso, caso estivesse vigente a EC 95.
Na Figura 5, a avaliação retrospectiva demonstra que haveria uma queda acentuada do gasto em relação ao Produto Interno Bruto – PIB (0,5 pp.), tornando mais grave o quadro de redução do já insuficiente financiamento do SUS, dada a importância do governo federal no financiamento das ações e serviços públicos de saúde. Em termos per capita, descontada a inflação a preços médios de 2015, enquanto a EC 29 apresentou uma tendência de recuperação do gasto, caso aplicada a EC 95, o gasto per capita diminuiria acentuadamente (R$ 150) com consequências preocupantes sobre a qualidade da atenção à saúde do SUS e sobre as condições de saúde da população brasileira, em especial dos estratos inferiores de renda.
É importante dizer que Estados e Municípios, importantes executores dos gastos em saúde, não escapam das restrições orçamentárias e financeiras decorrentes da Emenda Constitucional 95/2016: o financiamento das ações de atenção básica e vigilância em saúde dos municípios com menor poder econômico deve ser prejudicado e devem ser acirradas as pressões dos hospitais privados e filantrópicos, das corporações de especialistas, das organizações sociais de saúde e dos laboratórios farmacêuticos quanto à prioridade de contratação de despesas e pagamentos. Essa mudança pode piorar também o monitoramento e a avaliação da utilização descentralizada dos recursos oriundos do Fundo Nacional de Saúde, tanto pelo gestor federal, como pelo controle social.
Quanto aos impactos nas condições de saúde da população, segundo Rasella et al. (2018), caso a política de austeridade fiscal fosse revogada, 20 mil mortes de crianças até cinco anos de idade e 124 mil internações seriam evitadas até 203044:
“A implementação de medidas de austeridade fiscal no Brasil pode ser responsável por uma morbidade e mortalidade substancialmente maiores do que o esperado sob a manutenção da proteção social, ameaçando atingir os Objetivos de Desenvolvimento Sustentável para a saúde infantil e reduzir a desigualdade.” (Rasella et al., 2018, tradução livre)
FIGURA 5 – GASTO PÚBLICO FEDERAL EM SAÚDE (% PIB) – EC 29 X EC 95.
Fonte: Elaboração dos autores. Adaptado de Ministério da Saúde/SIOPS e IBGE
A austeridade, para além de promover cortes, aumenta a demanda por serviços públicos de saúde. Segundo a pesquisa da Confederação Nacional da Indústria (2018) a proporção de brasileiros que utilizou algum serviço em hospital público cresceu de 51%, em 2011, para 65% em 2018. Esse aumento da busca de serviços em hospital público é fruto, em parte, da crise econômica que se instaurou no país a partir de 2015, que fez com que muitas famílias ou perdessem os planos de saúde empresariais ligados ao emprego ou perdessem a capacidade de pagar planos individuais 45. Mais além, para evitar uma piora das condições de saúde seria preciso mitigar o crescimento da pobreza, garantindo, por exemplo, a sustentabilidade de dois programas sociais como o Bolsa Família e a Estratégia Saúde da Família.
Portanto, com o subfinanciamento da saúde, agora agravado pela Emenda Constitucional 95, haverá um descompasso alarmante com cada vez mais brasileiros procurando hospitais públicos. Além disso, o aumento do desemprego e da pobreza, provocado pelas políticas de austeridade, já teve e poderá ter ainda mais impacto no número de pessoas que passam a depender exclusivamente do SUS em relação à assistência à saúde, aumentando a demanda no curto prazo.
Por fim, a aplicação da política de austeridade fiscal assume contornos dramáticos, ameaçando a saúde como direito social seletivo, pois ela acaba penalizando principalmente as classes de renda baixa e média, justamente os setores sociais que mais precisam do SUS.
Notas:
42 Em 2017, a regra válida era apurada com base no saldo empenhado, portanto, mesmo em 2017 o gasto total com ASPS foi muito inferior ao valor empenhado, o que foi responsável por um crescimento expressivo dos restos a pagar que passam a disputar dentro dos pisos mínimos dos anos seguintes.
43 Conforme simulação da seção “EC 95: Um passo à frente no abismo social” deste documento.
44 O trabalho estima, por meio de modelos de regressão multivariadas, os impactos da redução de dois programas sociais (Bolsa Família e Estratégia Saúde da Família) e comparam com o cenário.
45 A contratação majoritária de planos privados de saúde no país é de beneficiários dos contratos coletivos empresariais. Considerando todos os tipos de contratação, observa-se uma queda de 5% no número total de beneficiários a partir de junho de 2015, com redução de aproximadamente 2,6 milhões de contratos, até junho de 2017.